El dolor lumbar es uno de los más comunes y por eso muchas personas simplemente no le prestan atención. Sin embargo, el dolor en la región lumbar no solo puede limitar la movilidad de una persona, sino también indicar enfermedades de los órganos internos de la cavidad abdominal. Por lo tanto, si siente la más mínima molestia en la espalda, es importante buscar la ayuda de un médico que le realizará un examen y le recetará un tratamiento eficaz.
tipos de dolor
Lo primero que le interesa a un médico al examinar a un paciente es la intensidad y frecuencia del dolor. Dependiendo de la causa, el dolor en la zona lumbar puede ser de la siguiente naturaleza:
subaguda: comienza abruptamente y puede durar de 6 a 12 semanas;
agudo: ocurre repentinamente, se caracteriza por una alta intensidad y puede durar aproximadamente 1, 5 meses;
variable (transitoria) – ocurre periódicamente;
crónico: puede tener una intensidad débil o fuerte, dura 12 semanas o más;
aburrido;
dolor;
débil, intensidad media, fuerte.
El dolor puede variar según la causa. En este caso, la duración y la intensidad de las sensaciones pueden variar. Por lo tanto, cuando visite a un médico, es importante describir sus sentimientos con la mayor precisión posible.
Causas comunes de dolor lumbar.
En la región lumbar existen los siguientes sistemas que pueden provocar dolor:
musculoesquelético– el dolor suele producirse como resultado de una lesión en la columna, así como de un daño o tensión en los músculos de la zona lumbar.
Digestivo– el dolor en la zona lumbar suele "dispararse", provocado por alteraciones en el funcionamiento de la vesícula biliar, el páncreas, los intestinos, el hígado y el estómago. Esto se observa en gastritis, presencia de cálculos en los conductos biliares, intoxicación, pancreatitis, intoxicaciones, úlceras de estómago y diversas formas de obstrucción.
Nervioso– el dolor se produce debido a la formación de una hernia, neuropatía, pinzamiento de un nervio, curvatura de la columna, protrusión y procesos inflamatorios que ocurren en las vértebras.
Sexual y urinario– El síndrome de dolor se desarrolla si una persona tiene urolitiasis, problemas con la vejiga y los riñones, lesiones de los ovarios y del útero de varios tipos.
Las enfermedades más comunes que causan dolor lumbar.
Curvaturas de la columna (escoliosis, cifosis)
En este caso, una persona experimenta dolor cuando la enfermedad ocurre en las etapas media y tardía. Como regla general, el síndrome de dolor se manifiesta al final de la jornada laboral y puede ir acompañado de fatiga de los músculos de la espalda. El síndrome de dolor se manifiesta en forma de espasmos de los músculos periarticulares de las extremidades inferiores y superiores, así como de los músculos de la columna y los glúteos.
Espondiloartritis anquilosante
Es una enfermedad inflamatoria sistémica, que se caracteriza por la fusión de vértebras individuales en un todo. Paralelamente, se produce una acumulación de calcio en los ligamentos que estabilizan la columna vertebral. Esto puede provocar una pérdida total de movilidad.
La espondilitis anquilosante se acompaña de los siguientes dolores lumbares:
rigidez de movimientos en la región lumbar;
un fuerte aumento de intensidad cuando una persona está en reposo durante mucho tiempo.
Enfermedad de urolitiasis
Los ataques se manifiestan como un dolor intenso en la región lumbar, causado por el riñón afectado. El dolor no desaparece ni cede, incluso si la persona cambia de posición corporal. Normalmente, los ataques van acompañados de un cambio en el color de la orina (se vuelve roja) y una disminución de su cantidad.
El síndrome de dolor puede resultar de:
proceso inflamatorio en el páncreas;
obstrucción intestinal;
menstruación dolorosa (algomenorrea);
osteomielitis;
el embarazo;
apendicitis.
Osteocondrosis de la región lumbar.
Una de las enfermedades más comunes, que se caracteriza por el adelgazamiento de los discos intervertebrales, que actúan como amortiguadores. Esto provoca espasmos de los músculos circundantes e irritación de las raíces nerviosas, lo que provoca un dolor intenso. Si la enfermedad se diagnostica en una etapa avanzada, lo más probable es que vaya acompañada de una hernia de disco, que ejerce presión sobre la médula espinal y provoca un aumento del dolor lumbar.
El síndrome de dolor se intensifica si una persona:
se levanta desde una posición acostada o sentada;
se inclina hacia los lados;
Intenta acostarse boca abajo.
Si, como resultado del desarrollo de la enfermedad, se formó una hernia masiva en la columna, el dolor en la región lumbar solo se intensificará. Además, el síndrome de dolor puede ir acompañado de debilidad o entumecimiento en una o ambas piernas.
espondiloartrosis
Es una enfermedad degenerativa-distrófica del tejido cartilaginoso que recubre los discos intervertebrales. El tejido se vuelve más delgado con el tiempo, lo que conduce a su destrucción; se forman osteofitos (crecimientos óseos específicos) alrededor de la lesión. Esto conduce a una disminución de la distancia entre las vértebras, un estrechamiento del canal espinal, lo que provoca irritación de las raíces nerviosas y de la propia médula espinal.
El dolor con espondiloartrosis es de la siguiente naturaleza:
en la etapa inicial aparece sólo por la mañana, posteriormente se vuelve permanente;
aumenta después de la actividad física (después de caminar, estar de pie) y disminuye después del descanso;
Puede ir acompañado de dolor en la articulación de la cadera y el muslo.
El síndrome de dolor en la espondiloartrosis se intensifica como resultado de espasmos musculares que están constantemente bajo tensión. Aliviar el dolor lumbar en este caso es extremadamente difícil.
¿A qué especialista debes acudir cuando te duele la espalda baja?
Dado que los órganos de la cavidad abdominal se encuentran bastante cerca unos de otros, los síntomas de la enfermedad pueden ser mixtos. Además, el dolor que está presente durante mucho tiempo puede ser de naturaleza ceñidora. Por lo tanto, antes del tratamiento es importante someterse a un diagnóstico, uno de los especialistas puede derivarlo a un examen:
Neurólogo– cuando el paciente experimenta dolor agudo con "punzantes" en la columna, que se acompaña de pérdida parcial de sensibilidad y movilidad. Cuando el dolor se intensifica tras cambiar de posición corporal o permanecer en reposo durante mucho tiempo.
Cirujano o traumatólogo– debido a una caída, lesión o práctica de deportes intensos.
Nefrólogo o urólogo– con micción frecuente o difícil, que se acompaña de dolor en la región lumbar, así como si hay dolor agudo en un lado de la región lumbar.
Gastroenterólogo– cuando el síndrome de dolor se acompaña de aumento de la temperatura corporal, debilidad y trastornos del sistema digestivo. Si el dolor está presente solo en un lado y es de naturaleza tirante.
Ginecólogo– si se siente dolor en uno o ambos lados, puede ir acompañado de debilidad general y intensificarse durante la actividad física. Cuando se siente dolor durante el ciclo menstrual o el embarazo.
Si una persona conoce la causa del dolor lumbar, entonces no es necesario contactar a un especialista (actividad física intensa; el dolor generalmente desaparece en uno o dos días). En otros casos, conviene prestar atención a dichos síntomas y acudir a una cita con un médico especializado.
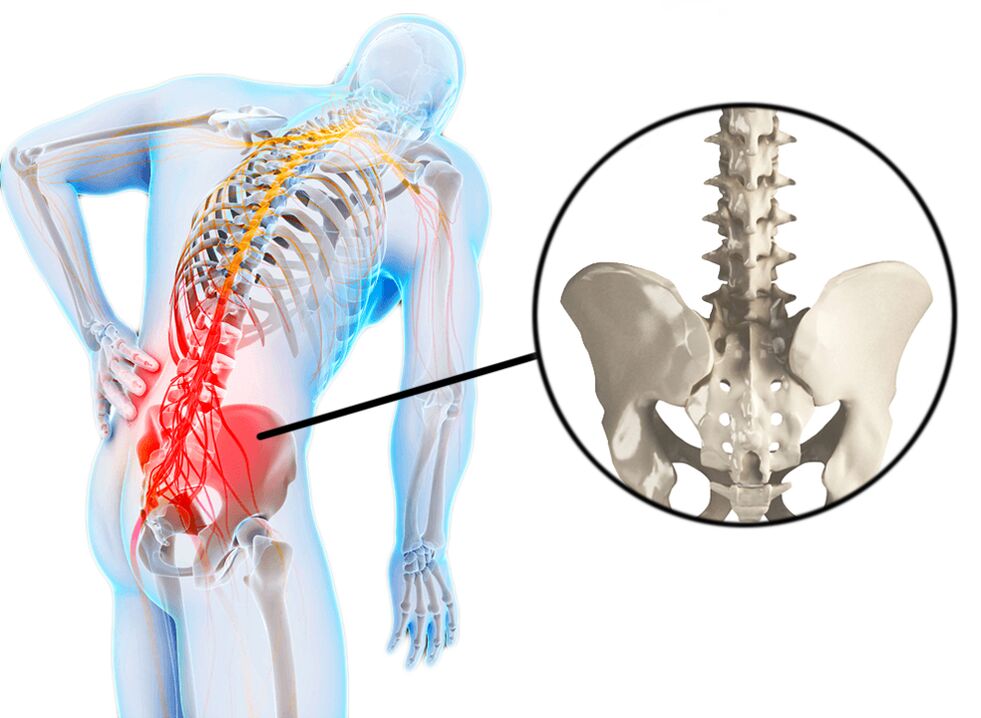
Cómo diagnosticar el dolor lumbar - métodos de diagnóstico:
Ultrasonido– si existe sospecha de enfermedades de los órganos pélvicos o abdominales. Se puede recetar incluso a niños, pero no siempre permite ver la verdadera causa del dolor lumbar.
radiografía– si el paciente tiene hernias, lesiones, escoliosis. Pero este método le permite ver sólo tejido óseo.
Connecticut– si existen hernias, neuropatías, protuberancias, neoplasias o lesiones de columna. La tomografía computarizada es ideal para pacientes que están contraindicados para la resonancia magnética.
resonancia magnética– las indicaciones son similares a las de la TC. El método es muy preciso y permite examinar los órganos necesarios con el mayor detalle posible.
Colonoscopia y gastroscopia.– si al paciente se le diagnostican enfermedades del sistema digestivo. Estos exámenes le permiten observar bien los órganos abdominales y, si es necesario, tomar muestras de tejido para su análisis.
Métodos de tratamiento para el dolor lumbar.
Los métodos de tratamiento para el dolor lumbar están determinados por la causa de su aparición. Cuando hay trastornos musculoesqueléticos, es posible que se requieran tratamientos no farmacológicos, farmacológicos o quirúrgicos.
Métodos de tratamiento no farmacológicos:
Terapia física: el curso del tratamiento se selecciona individualmente en función de las enfermedades existentes. Es importante realizar una serie de ejercicios con regularidad para conseguir el efecto deseado;
fisioterapia: incluye tratamiento con láser de la lesión, terapia magnética, electroforesis y otros procedimientos;
acupuntura;
masaje terapéutico y reconstituyente: se puede utilizar solo si el paciente no tiene una exacerbación de la enfermedad;
terapia manual y trabajo con osteópata.
El tratamiento no farmacológico suele complementarse con medicamentos.
Tratamientos farmacológicos
Los AINE (medicamentos antiinflamatorios no esteroides) se utilizan como terapia principal. Los medicamentos se prescriben en forma de inyecciones intramusculares e intravenosas, tabletas, ungüentos y cremas, así como supositorios rectales y parches que se aplican tópicamente.
La dosis y la duración del tratamiento las determina el médico. El uso incontrolado de medicamentos puede provocar efectos secundarios.
Si tomar AINE no produce el efecto deseado, el médico le receta corticosteroides (medicamentos hormonales). Tomarlos le permite detener el proceso de inflamación y aliviar el dolor.
Si un paciente tiene espasmos musculares en la zona lumbar, se le recetan antiespasmódicos. Estos medicamentos pueden aliviar los espasmos musculares en la zona lumbar y mejorar el bienestar general.
Medicamentos como:
Vitaminas B, que ayudan a mejorar la conducción nerviosa;
descongestionantes que alivian la hinchazón de la raíz pellizcada;
medicamentos sedantes.
Métodos quirúrgicos de tratamiento.
Si el médico identifica a un paciente con indicaciones de cirugía, entonces el paciente se somete a cirugía. Sin embargo, no se prescribe cirugía si el paciente tiene una hernia de disco, ya que esta no es una indicación de cirugía, independientemente del tamaño. Si el paciente tiene indicaciones para extirpar una hernia, un tumor o es necesario aliviar la compresión de la raíz de la médula espinal, se realiza una intervención quirúrgica. La decisión sobre la necesidad de realizar cualquier operación la toma el médico de forma individual, dependiendo de las indicaciones y el estado del paciente.
Prevención del dolor lumbar
La actividad física moderada y un estilo de vida saludable son la clave para una espalda sana. Es importante organizar un lugar cómodo para dormir y controlar constantemente su postura. Si pasa mucho tiempo sentado, entonces debe levantarse periódicamente y hacer un poco de calentamiento. Si no le gusta hacer ejercicio, es recomendable caminar lo más posible.
Dejar los malos hábitos y mantener una nutrición adecuada ayudará a prevenir el desarrollo de enfermedades de los órganos internos. Esto es especialmente importante para las personas a las que ya se les ha diagnosticado enfermedades del páncreas, el estómago, los riñones y el hígado. Además, debes intentar mantener la zona lumbar caliente en todo momento. El hecho es que el aire frío puede provocar el desarrollo de enfermedades de los órganos internos y provocar inflamación de los nervios.
Si es necesario levantar objetos pesados, debe hacerlo con las piernas, mientras que la espalda debe estar recta. Esto desplazará la carga de los músculos de la espalda baja. Y, por último, no ignore el dolor lumbar, incluso si no le causa molestias graves. Es mejor hacerse un examen y comenzar el tratamiento de manera oportuna que enfrentar consecuencias graves.




















